深圳医院DRG系统
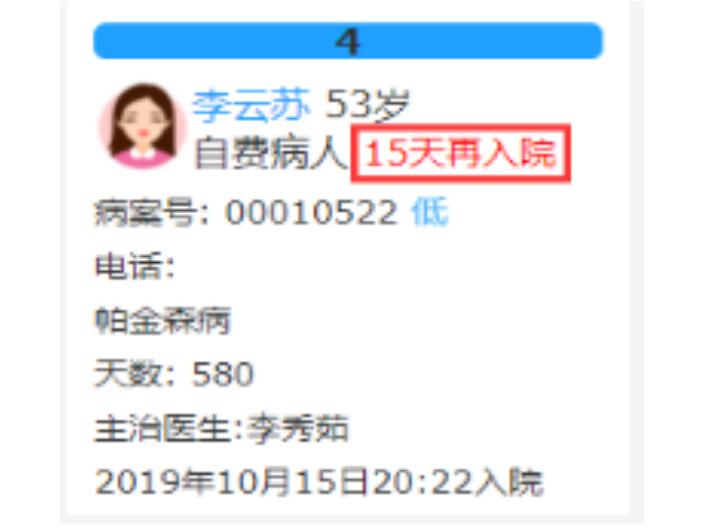
莱文DRGs预分组查询包括哪些功能?高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。15天再入院提醒:1、15天再入院计算规则:上次病历和本次病历为同一个DRG分组 ,本次入院时间减去上次出院时间 <= 15天;2、Drg的点数计算规则: 上次分组病例点数及例均费用 减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。医保应开展基于DRGs-PPS的日常审核。深圳医院DRG系统
DRGs-PPS付费方式下病人使用的药品、医用耗材和检查检验都成为诊疗服务的成本,因此监控重点已经从费用明细转变成对病例整体的合理性和准确性进行审核。从医保局的角度,另一个主要的监管目标是监控医院的医疗质量是否因为合理控费而有明显地降低。将次均费用、平均住院日、CMI、总权重、低风险组死亡率、中低风险组死亡率等关键指标纳入考核范围,强化医保对医疗服务的监控作用。并将DRGs方法作为对医院服务能力、服务绩效和医疗质量进行客观定量评价的重要手段之一,逐步加大量化评价方法在医院评审中所占的比例。医院严重并发症目录诊断列表查询系统多少钱从整体而言,DRGs-PPS可以分为标准、结算及监管三大体系。
DRG体系构件需要测算支付标准:测算支付标准是标准体系构建中较为复杂的部分。支付标准测算过程中一般需要直面历史数据质量和合理定价两大问题。DRG组支付标准等于DRG组的相对权重乘以费率得到。但是DRGs—PPS支付标准并不是一个静态指标,需要根据成本因素、物价因素以及新技术、新疗法的应用及时进行动态调整。医保部门在支付标准制定中要适时对DRG病组付费进行前瞻性的研究,并将疾病的诊疗手段考虑进分组因素中,避免发生医院为降低成本而减少甚至放弃使用新技术的情况。要对DRG病组成本做出科学合理的预测,并在实践过程中不断调整与改进。
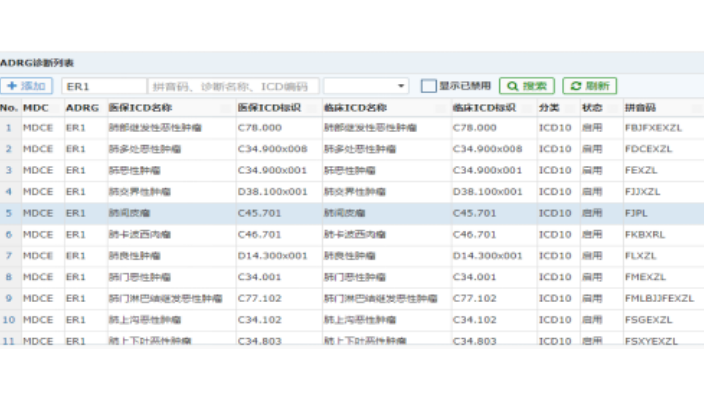
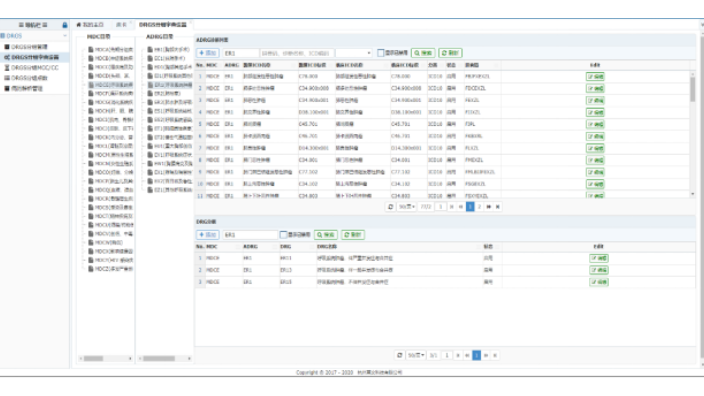
莱文DRGs预分组介绍:莱文DRGs预分组展示病案首页患者基本信息;若患者15天内再入院且Drg分组与上一次入院为同组则展示15天再入院标志;展示病案首页主要诊断、其他诊断、主手术、其他手术信息;展示预分组信息,若无主要诊断或主手术,则按入院诊断进行预分组;展示患者实时费用信息,及时掌握患者费用情况,费用超限床卡页面及时提醒。莱文DRGs预分组查询包括什么功能?1、高倍率病例提醒;2、低倍率病例提醒;3、15天再入院提醒;4、费用超限提醒。莱文DRGs分组手术查询功能有:Drg系统后期规划。
DRG在院内应用的指标一般有以下5组:CMI值(病例组合指数):表示的是某病组的难度系数,医院、科室可以根据CMI值调整收治病种的量及技术难度、达到有效的分级诊疗的目的、提高科室的医疗技术水平;时间消耗指数、费用消耗指数:根据医院、科室病组的时间消耗指数、费用消耗指数和地区水平的比较,可以准确有效的控制医疗费用的增长,以及缩短患者的平均住院日;中低风险死亡率:低风险组和中低风险组的死亡率,用于度量医疗服务的安全和质量。病例并不危重,一旦发生死亡,意味着死亡原因很可能不在疾病的本身而在临床过程,提示临床或管理过程可能存在问题;权重(RW)值:表示着医院整体医疗救治能力,时间段内收治了多少病人;入组数:表示医院收治病种的宽度,覆盖多少病种。在DRGs-PPS的机制下,医保基于控费的诉求,为每个组测算了既定的支付标准。重庆数字化医院DRG分组统计分析系统
因为整个DRGs-PPS的实现,历史数据质量至关重要。深圳医院DRG系统
DRG是一个三支柱系统,是指基于DRG的医保付费系统、医疗监管系统、医院管理系统。这些系统也有使用方,就是公立医疗保险机构、民办(商业)健保公司,卫生行政部门(卫健委),医院、医院管理部门以及医学会在三支柱系统下,无论是医保付费、有关部门监管还是绩效管理,均基于标尺竞争,或叫做同业比较。简单来讲,就是评判医院的医疗服务做得好与不好。到医保结算的时候,若两家医院做得同样好,拿到的额度是一样的,或者受到的监管是一样的。而“同样好”则是指治在同类疾病医疗上做得一样好,不是一类医院不能放到一起比。这就叫标尺竞争,同业比较。深圳医院DRG系统
上一篇: 数字化医院CDSS优点
下一篇: 莱文Level无纸化病案管理系统推荐